Wohin, wenn die Seele leidet? Und was sind seelische Erkrankungen überhaupt?
Mit diesem Beitrag möchte ich eine Orientierungshilfe geben.
Seelische Erkrankungen: ein Überblick
Wenn die Seele leidet, äußert sich das in veränderten Gedanken und Gefühlen, veränderter Selbst- und Fremdwahrnehmung und/oder selbst- bzw. fremdschädigendem Verhalten. Arbeits-, Beziehungs- und Genussfähigkeit sind mehr oder weniger gestört. Innen- und Außenleben verlieren ihre gewohnte Ordnung.
Dabei erzeugen manche Erkrankungen mehr Symptome im seelischen Innenraum, andere hingegen mehr Symptome im zwischenmenschlichen Bereich, manche Erkrankungen sind eher Ich-synton – werden vom Erkrankten also nicht wahrgenommen oder als zur eigenen Persönlichkeit zugehörig erlebt -, andere hingegen sind eher Ich-dyston – werden vom Erkrankten also als störend und nicht zur eigenen Persönlichkeit zugehörig erlebt. Bei manchen Erkrankungen bleibt die Alltagsfähigkeit erhalten, bei anderen geht sie teilweise oder ganz verloren; manche Erkrankungen heilen vollständig, andere kehren schubweise wieder oder verlaufen chronisch.
Der ICD („International Classification of Diseases“, ein weltweit anerkanntes Diagnoseklassifikationssystem der Medizin) unterscheidet im Bereich F („Psychische und Verhaltensstörungen“) 10 Krankheitskategorien mit jeweiligen Unterkapiteln. Diese sind:
- F00-09: Organische, einschließlich symptomatischer psychischer Störungen (z. B. Demenz oder Delir)
- F10-19: Psychische und Verhaltensstörungen durch psychotrope Substanzen (z. B. Alkohol- oder Cannabisabhängigkeit)
- F20-29: Schizophrenie, schizotype und wahnhafte Störungen (z. B. paranoide Schizophrenie oder schizoaffektive Störung)
- F30-39: Affektive Störungen (z. B. Depression oder Manie)
- F40-48: Neurotische, Belastungs- und somatoforme Störungen (z. B. Angststörungen, Posttraumatische Belastungsstörung oder psychosomatische Erkrankungen)
- F50-59: Verhaltensauffälligkeiten mit körperlichen Störungen und Faktoren (z. B. Anorexia oder Bulimia nervosa oder sexuelle Funktionsstörungen)
- F60-69: Persönlichkeits- und Verhaltensstörungen (z. B. Emotional instabile oder zwanghafte Persönlichkeitsstörung)
- F70-79: Intelligenzstörung
- F80-89: Entwicklungsstörungen
- F90-98: Verhaltens- und emotionale Störungen mit Beginn in der Kindheit und Jugend
In der „Studie zur Gesundheit Erwachsener in Deutschland“ (DEGS) vom Robert-Koch-Institut zeigen Wittchen et al. auf, dass jedes Jahr 33,3% (also ein Drittel!) der Bevölkerung an mindestens einer psychischen Erkrankung leiden. Am häufigsten sind Angststörungen (16,2%), Alkoholerkrankungen (11,3%), unipolare (heißt: ohne Manie) Depression (8,2%), Zwangsstörungen (3,8%) und somatoforme (sprich psychosomatische) Störungen (3,3%). Davon verlaufen je ein Drittel episodisch/zeitlich begrenzt, persistierend/fluktuierend oder chronisch/dauerhaft. Psychische Störungen treten außerdem häufig zusammen auf (sog. Komorbiditäten), z. B. Angststörungen mit Depression oder Angststörungen mit Suchterkrankungen.
Behandlungsmöglichkeiten für seelische Erkrankungen
Das Behandlungsspektrum seelischer Erkrankungen umfasst verschiedene Bereiche: den ambulanten und stationären Sektor, ärztliche Psychotherapie und psychologische Psychotherapie, pharmakologische und verbale/nonverbale Therapieverfahren sowie wissenschaftlich anerkannte und alternative Heilverfahren. Psychotherapie kann krankenkassenfinanziert sein, was in manchen Fällen Antragsverfahren voraussetzt, oder muss zum Teil oder ganz selbst finanziert werden. In der Regel wird die Behandlung freiwillig aufgesucht, wenn z. B. Leidensdruck oder Veränderungsmotivation vorliegen, in seltenen Fällen kann sie aber auch unter Zwang ausgeübt werden, und zwar bei Vorliegen ausgeprägter selbst- oder fremdschädigender Tendenzen.
Im stationären Sektor finden sich 54988 Krankenhausbetten der Fachabteilung Psychiatrie und Psychotherapie, 10162 für Psychotherapeutische Medizin (alte Bezeichnung) bzw. Psychosomatische Medizin und Psychotherapie (Stand 2014, Quelle). Die Indikation zur stationären Behandlung ergibt sich zum Beispiel bei einer akuten Erkrankung mit deutlich reduzierter Alltagsfähigkeit, Notwendigkeit der Herausnahme aus dem häuslichen Setting oder Notwendigkeit ständiger fachärztlicher/fachtherapeutischer Präsenz.
Der Fachbereich Psychiatrie und Psychotherapie definiert sich dabei wie folgt:
Das Gebiet Psychiatrie und Psychotherapie umfasst die Vorbeugung, Erkennung und somatotherapeutische, psychotherapeutische sowie sozial-psychiatrische Behandlung und Rehabilitation primärer psychischen Erkrankungen und psychischen Störungen in Zusammenhang mit körperlichen Erkrankungen und toxischen Schädigungen unter Berücksichtigung ihrer psychosozialen Anteile, psychosomatischen Bezüge und forensischen Aspekte.
Der Fachbereich Psychosomatische Medizin und Psychotherapie, der aus dem Fachbereich Psychotherapeutische Medizin hervorging, hingegen definiert sich so:
Das Gebiet Psychosomatische Medizin und Psychotherapie umfasst die Erkennung, psychotherapeutische Behandlung, Prävention und Rehabilitation von Krankheiten und Leidenszuständen, an deren Verursachung psychosoziale und psychosomatische Faktoren einschließlich dadurch bedingter körperlich-seelischer Wechselwirkungen maßgeblich beteiligt sind. (Quelle)
In den psychiatrischen Fachabteilungen werden mit absteigender Häufigkeit vor allem die folgenden Diagnoseklassen behandelt:
- F1 (Suchterkrankungen) > F3 (Affektive Störungen) > F2 (Schizophrenien) > F4 (Neurotische Störungen) > F0 (Organische Psychosen) > F6 (Persönlichkeitsstörungen) (Quelle)
In den psychosomatischen Fachabteilungen vor allem diese:
- F3 (Affektive Störungen) > F4 (Neurotische Störungen) > F1 (Suchterkrankungen) > F2 (Schizophrenien) > F6 (Persönlichkeitsstörungen) > F5 (Verhaltensauffälligkeiten mit körperlichen Störungen/Faktoren) > F0 (Organische Psychosen) (Quelle)
Beide Gebiete behandeln eine große Schnittmenge derselben Patienten, wie schon die Diagnosen zeigen, unterscheiden sich dabei aber vor allem in ihrem schwerpunktmäßigen Behandlungsansatz, der in der Psychiatrie die psychopharmakologische Behandlung, in der Psychosomatik die psychotherapeutische Behandlung ist, wie schon die Weiterbildung in den jeweiligen Gebieten zeigt (s. u.).
Im ambulanten Sektor finden sich neben 5699 Nervenärzten/Neurologen/Psychiatern 6084 ärztliche und 22547 psychologische Psychotherapeuten (Stand 2015, Quelle). Psychotherapie für Erwachsene wird nämlich von zwei Berufsgruppen angeboten: Ärzten und Psychologen. Eine ambulante Behandlung ist vor allem bei bestehender oder nur gering reduzierter Alltagsfähigkeit angezeigt und hat den Vorteil, dass an konkreten Schwierigkeiten in der realen Lebenswelt des Erkrankten gearbeitet werden kann.
Ärztliche Psychotherapeuten haben ein 6jähriges Medizinstudium plus eine anschließende 5jährige Facharztweiterbildung (Vollzeit) plus ggf. Zusatzweiterbildung absolviert, Psychologische Psychotherapeuten ein 5jähriges Psychologiestudium (mit Diplom- oder Masterabschluss) und eine anschließende 3- (Vollzeit) bis 5-jährige (Teilzeit) Institutsausbildung, die mit einer Approbation abschließt. Die Ausbildung der Psychologen zum Psychologischen Psychotherapeuten umfasst dabei 600 Stunden Theorie, 600 Stunden Patientenbehandlung unter Supervision und 120 Stunden Selbsterfahrung (Quelle); bei den Ärztegruppen variiert dies (siehe Tabelle, Aufzählung am Beispiel Psychodynamischer Psychotherapie gemäß Weiterbildungsordnung der Ärztekammer Westfalen-Lippe 2014). So ermöglichen je zwei Facharztweiterbildungen (= Psychiatrie und Psychosomatik) und je zwei Zusatzweiterbildungen (= berufsbegleitende Weiterbildungen, die einen bestehenden Facharzt wie z. B. Allgemeinmedizin ergänzen; namentlich „Psychotherapie – fachgebunden“ und Psychoanalyse) die Ausübung von Psychotherapie. Beide Berufsgruppen durchlaufen ihre psychotherapeutische Ausbildung in denselben Psychotherapieverfahren (AP, TP, ST oder VT, s. u.) und bieten anschließend dasselbe Vorgehen an; Ärzten obliegt dabei zusätzlich die Möglichkeit zu Medikamentenverordnung, Krankschreibung und Krankenhauseinweisung.
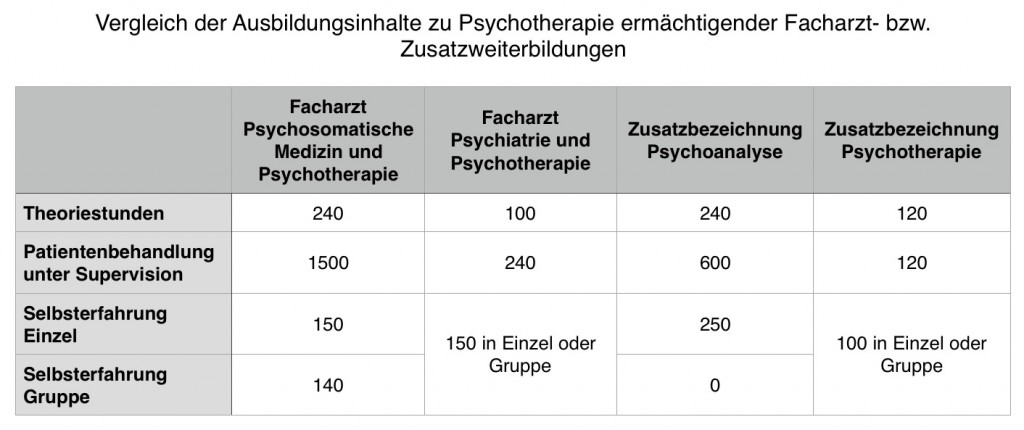
Tab. 1: Psychotherapeutische Ausbildung in den verschiedenen Arztgruppen (Zahlen je in Stunden)
Die Stundenzahlen sind allerdings nur Mindestwerte und kein Vergleichsmaßstab; alle ärztlichen und psychologischen Psychotherapeuten sind fundiert ausgebildete, professionelle Behandler mit individuellem Werdegang, individuellen Qualitäten und unterschiedlicher Lebenserfahrung.
Psychotherapeutische Behandlung
Die psychotherapeutische Behandlung seelisch Erkrankter sollte Verlauf und Schwere der Erkrankung, aber auch den Bedürfnissen und Neigungen des Erkrankten angepasst werden. Das heißt einerseits, dass ambulante und stationäre Therapie – auch in Kombination, sprich aufeinander abgestimmter Folge – mit ihren jeweiligen Möglichkeiten und Ausrichtungen auf das jeweilige Krankheitsbild abgewogen werden, andererseits aber auch in Bezug auf Wünsche, Nöte und soziale Rahmenbedingungen des Patienten. Hierbei spielt auch die Offenheit des Erkrankten bestimmten Behandlungsoptionen wie z. B. Psychopharmaka, aufdeckender Psychotherapie (d. h. Psychotherapie mit deutenden sowie konfrontativen Elementen und Einbeziehung der Biografie), Gruppentherapien etc. gegenüber eine wichtige Rolle.
Die ambulante Psychotherapie bietet grundsätzlich zwei Optionen: Einzel- und Gruppenpsychotherapie. Diese werden wiederum im Rahmen der zugrundeliegenden Psychotherapieverfahren (AP, TP, ST und VT, s. u.) angeboten, inzwischen ist dies auch in Kombination möglich. Manche Patienten profitieren von Erfahrungen mit mehreren Psychotherapieverfahren, machen z. B. erst eine Verhaltenstherapie, dann eine Psychoanalyse, oder erst eine Einzeltherapie, dann eine Gruppentherapie. Darüberhinaus kann die ambulante Psychotherapie mit einer psychopharmakologischen Behandlung kombiniert werden, was entweder der Behandler selber oder ein Dritter übernimmt.
Ich möchte an dieser Stelle eine Lanze für die Gruppentherapie brechen: leider wird dieses wertvolle, eigenständige Therapieverfahren häufig durch Unwissenheit unterschätzt oder als zweite Wahl neben der Einzeltherapie gesehen. Dabei bietet die Gruppentherapie Möglichkeiten und Chancen, die die Einzeltherapie nicht hat, z. B. das Getragensein in einem emotional bedeutsamen Miteinander erleben zu können, Konfliktverhalten erproben zu können, Schmerz und Empathie zu teilen, vielseitige Rückmeldungen zu bekommen, …
Die in der Psychotherapie angewendeten Psychotherapieverfahren sind vor allem die psychoanalytisch begründeten Verfahren analytische Psychotherapie (AP) und tiefenpsychologisch fundierte Psychotherapie (TP) sowie die Verhaltenstherapie (VT) und inzwischen auch die Systemische Therapie (ST); diese Verfahren sind vom wissenschaftlichen Beirat für Psychotherapie wissenschaftlich anerkannt und werden von den Krankenkassen erstattet. Inzwischen wird auch die Traumatherapie der PTBS mit EMDR (Eye Movement Desensitization and Reprocessing) als eingebetteter Baustein im Rahmen einer Gesamtbehandlung erstattet. Daneben gibt es die Humanistische Psychotherapie, die verschiedene Verfahren umfasst (z. B. Körperpsychotherapie, Gestalttherapie) und noch um wissenschaftliche Anerkennung kämpft.
Die psychoanalytisch begründeten Verfahren beziehen das Wirken des Unbewussten mit seinen dem Alltagsbewusstsein in der Regel nicht zugänglichen Motivationen und Fantasien ein, arbeiten mit Übertragung und Gegenübertragung, sprich der Aktualisierung konflikhafter Beziehungsmuster in Alltag und therapeutischer Beziehung, und helfen bei der Nachreifung sog. Ich-struktureller Defizite (z. B. Gefühlswahrnehmung, Selbstwertregulation, Impulskontrolle). Die analytische Psychotherapie mit der Besonderheit mehrer Termine pro Woche und einem insgesamt hohem Stundenkontingent (sog. höherfrequente Therapie) nimmt dabei die gesamte Persönlichkeit in den Blick, während sich die tiefenpsychologisch fundierte Psychotherapie mit geringerem Stundenkontingent auf gemeinsam verabredete Teilaspekte konzentriert.
Die Verhaltenstherapie umfasst verschiedene Schulen und Ansätze, denen das Modell der klassischen Konditionierung und die Lerntheorie als Kernelemente gemeinsam sind. Methodisch bedeutsam ist die Verhaltens- und Problemanalyse, deren Ergebnisse mit verschiedenen Techniken günstig beeinflusst werden sollen. Einen besonderen Stellenwert haben hier z. B. die kognitive Verhaltenstherapie nach Beck, die Rational-Emotive Verhaltenstherapie nach Ellis und die Schematherapie nach Young.
Zwischen den verschiedenen Psychotherapieschulen herrscht z. T. eine Kultur aggressiver Rivalität, die bis zur Polemik ausufert. Daneben hat es die Verhaltenstherapie mit Dominanz besetzter Universitätslehrstühle und umfangreichem Forschungsaufwand im inzwischen hinterfragten RCT-Studiendesign (siehe z. B. hier) geschafft, die Geschwisterverfahren an den Rand zu drängen. Hierzu gibt es verschiedene kritische Stimmen (z. B. hier). Inzwischen wendet sich dieses Blatt bis ins Gegenteil, wovon sogar die Populärmedien berichten (siehe z. B. hier, hier und hier). Unbestritten ist aber, dass alle wissenschaftlich anerkannten Verfahren wirken.
Bei der Auswahl einer psychotherapeutischen Behandlung kommen schließlich zwei Aspekte in Betracht: erstens sollte das Verfahren (AP, TP oder VT) für mich stimmig sein, zweitens die Beziehung zum Therapeuten (um dies zu klären gibt es die probatorischen Sitzungen, sprich die ersten 5 bzw. 8 Therapiestunden). Beides sollte passen, damit eine Therapie erfolgreich sein kann. Weiterhin ist eine aktive Teilnahme am psychotherapeutischen Prozess, der übrigens auch zwischen den Sitzungen stattfindet, wichtig, was z. B. eigene Reflexionen, das Ausprobieren neuer Haltungen und Verhaltensweisen sowie manchmal auch das Erledigen von Hausaufgaben umfasst. Ein professioneller Therapeut wiederum trägt durch regelmäßige Wahrnehmung von Supervision, Intervision und Fortbildung sowie den Besuch von Qualitätszirkeln seinen Teil dazu bei.
Zu guter Letzt sei vor Scharlatanerie auf dem Psycho-Markt gewarnt: im Selbsterfahrungssektor, Esoterik- und Alternativbereich gibt es vielfältige bedenkliche Angebote, manchmal von an Wochenendkursen ausgebildeten Heilpraktikern durchgeführt, die beträchtlichen Schaden hinterlassen können. Hier sind vor allem emotionale Abhängigkeit, maligne Regression (sprich Verlust reifer Ich-Strukturen durch z. B. einseitiges Fokussieren auf vermeintliche Defizite, falsch angewendete Innere-Kind-Arbeit oder sog. Rückführungen in vergangene Leben, …), soziale Isolation bei sektenhaften Gruppenstrukturen und finanzielle Ausbeutung zu nennen. Guruhaften Anbietern, utopischen Heilungsversprechen und intransparenten Strukturen sollten daher grundsätzlich misstraut werden. Im Zweifel helfen Zweitmeinungen ärztlicher bzw. psychologischer Psychotherapeuten, der Verein für Ethik in der Psychotherapie e. V. und Sektenberatungsstellen.
Ich hoffe, mit diesem Überblick geholfen zu haben und wünsche alles Gute auf dem spannenden Weg der Psychotherapie!
